Абсцесс легкого представляет собой некротический очаг в легочной ткани с гнойным содержимым, отграниченный от здоровой части органа пиогенной мембраной. В настоящее время в развитых странах данная патология встречается достаточно редко. В большинстве случаев она возникает у лиц с ослабленным иммунитетом, алкоголиков или заядлых курильщиков.
Причины заболевания

Изменения, происходящие в легочной ткани, при абсцессе во многом схожи с таковыми при пневмонии. Образование вместо очага воспаления полости с гнойным содержимым зависит от способности возбудителя болезни вызывать некроз и от общей реактивности самого организма. Определенную роль в этом играет курение, которое способствует развитию хронического бронхита и снижению местного иммунитета.
Нередко нагноение в легких развивается на фоне:
- сахарного диабета;
- длительного приема кортикостероидов;
- лейкоза;
- лучевой болезни;
- других тяжелых патологических состояний, снижающих защитную функцию организма.
Также ослабляют иммунитет респираторные вирусные инфекции (грипп, парагрипп), которые способствуют развитию бактериального воспаления в легких.
Наиболее частыми возбудителями легочного нагноения являются следующие микроорганизмы:
- золотистый стафилококк;
- клебсиелла;
- синегнойная палочка;
- фузобактерии;
- стрептококки группы А;
- анаэробные кокки;
- бактероиды и др.
Обязательным условием для формирования очага деструкции является проникновение гноеродной микрофлоры в легочную ткань. Это осуществляется 4 основными путями:
- бронхогенный (аспирация содержимого рото-, носоглотки или желудка, а также ингаляция патогенных бактерий);
- гематогенный (занос инфекции с током крови из очага воспаления при остеомиелите, тромбофлебите, бактериальном эндокардите);
- травматический (например, при огнестрельных ранениях грудной клетки);
- лимфатический (распространение возбудителей с током лимфы).
В редких случаях абсцесс легких образуется в результате непосредственного контакта с гнойным очагом при прорыве поддиафрагмальных абсцессов или гнойников печени.
Следует отметить, что чаще других нагноение вызывает именно аспирация инфицированных комочков слизи или пищевых масс. Способствует этому:
- состояние глубокого опьянения;
- эпилептические припадки;
- черепно-мозговые травмы;
- острые нарушения мозгового кровообращения.
Основные симптомы
В клинике острого деструктивного процесса в легких выделяют два периода:
- формирование очага гнойного расплавления тканей до прорыва его содержимого в бронхиальное дерево;
- после прорыва.
Первый период имеет острое начало:
- У больного резко повышается температура тела до фебрильных цифр, появляется озноб.
- Острая боль в грудной клетке на стороне поражения, усиливающаяся при глубоком вдохе, наклоне или пальпации межреберных промежутков в зоне гнойника.
- С самого начала заболевания имеется сухой приступообразный кашель и одышка (в результате ограничения экскурсии грудной клетки и развития дыхательной недостаточности).
- Одновременно появляются признаки интоксикации с выраженной слабостью, потливостью, головной болью.
Состояние таких больных приближается к тяжелому. Кожные покровы становятся бледными с цианозом губ. Пораженная сторона грудной клетки отстает в акте дыхания. На участке поражения определяется притупление перкуторного звука и ослабленное везикулярное дыхание.
По мере прогрессирования патологического процесса начинается гнойное расплавление стенки бронха, который проходит через полость абсцесса или близко к пиогенной мембране. Так наступает второй период заболевания.
- Больной начинает выделять гнойную мокроту с неприятным запахом. Причем после начала опорожнения полости гнойника мокрота отделяется «полным ртом». Ее количество может достигать 1000 мл.
- При этом температура тела снижается, и общее состояние начинает улучшаться.
- Объективно над полостью дренирующегося абсцесса выслушивается бронхиальное дыхание с влажными хрипами. В случае полного его опорожнения дыхание над очагом может стать амфорическим.
При адекватном лечении полость абсцесса очищается от гноя, деформируется и постепенно уменьшается. Для полного ее исчезновения может потребоваться несколько недель или месяцев.
В случае недостаточного дренирования полости, снижения общей реактивности или неправильного лечения патологический процесс может продолжаться и становиться хроническим.
- Такие больные теряют аппетит, худеют.
- Ежедневно у них повышается температура тела с ознобами и проливными потами.
- Отделяется большое количество мокроты с гнилостным запахом.
Осложнения
Неблагоприятное течение нагноения легких способствует развитию осложнений, нередко требующих хирургического вмешательства. К ним относятся:
- Пиопневмоторакс.
- Эмпиема плевры.
- Подкожная эмфизема.
- Легочное кровотечение.
- Сепсис.
- Метастатические абсцессы головного мозга.
- Респираторный дистресс-синдром.
Принципы диагностики
Диагноз «абсцесс легких» врач может заподозрить по совокупности клинических признаков с учетом жалоб больного, истории его заболевания и объективного обследования. Подтвердить диагноз ему помогают дополнительные лабораторные и инструментальные исследования.
- Клинический анализ крови (подтверждает наличие бактериального воспаления наличием лейкоцитоза, сдвига формулы белой крови влево, повышением СОЭ).
- Анализ мокроты (при отстаивании мокрота разделяется на три слоя: верхний – пенистый, состоит из слизи с примесью гноя, средний – представляет собой смесь слюны с серозным компонентом и нижний – имеет неоднородную структуру, в его состав входит гной, обрывки легочной ткани и др.; при микроскопическом исследовании в ней выявляются разнообразные микроорганизмы и большое количество нейтрофилов).
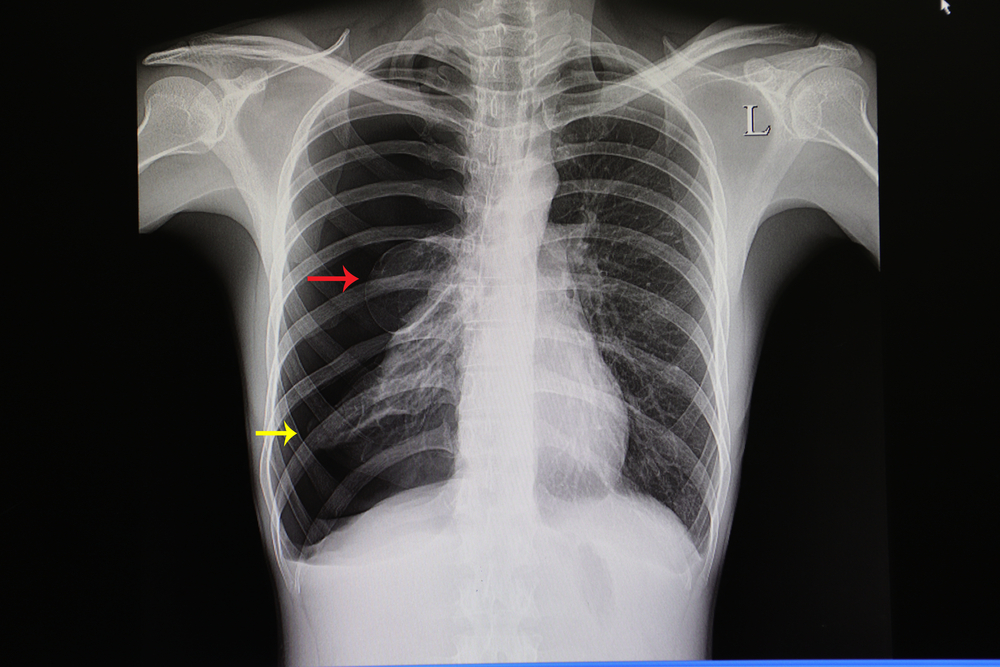
- Рентгенография органов грудной клетки (в начале заболевания выявляет участок затемнения с нечеткими контурами, после вскрытия абсцесса – полость с толстыми стенками и горизонтальным уровнем жидкости).
- Компьютерная томография (является более точным методом и применяется в случае, когда данных обычной рентгенографии для постановки диагноза недостаточно).
- Бронхоскопия (назначается в сомнительных случаях с целью уточнения локализации абсцесса и проходимости дренирующего бронха).
Залогом успеха в постановке точного диагноза является проведение дифференциальной диагностики с:
- туберкулезной каверной;
- раком легкого;
- нагноившейся кистой;
- бронхоэктатической болезнью.
Лечение
Ввиду тяжести течения и высокого риска развития осложнений лечение инфекционных деструкций легких проводится в условиях стационара.
Консервативное лечение направлено на подавление инфекционного процесса, адекватное дренирование гнойных полостей и их санацию.
- Всем пациентам с абсцессом легких назначается антибактериальная терапия. На первом этапе используются препараты из группы аминогликозидов, цефалоспоринов, макролидов, карбапенемов в высоких дозах. После бактериологического исследования мокроты и определения чувствительности патогенных микроорганизмов к антибиотикам может выполняться коррекция терапии. При этом курс лечения в среднем составляет 6 недель.
- С целью улучшения бронхиальной проходимости и дренажа назначаются бронхолитики, отхаркивающие и муколитические препараты. В случае, если эти мероприятия не эффективны, таким больным показаны повторные эндоскопические санации с внутрибронхиальным введением антисептиков, антибиотиков и протеолитических ферментов.
- Параллельно с этим проводится дезинтоксикационная терапия с внутривенной инфузией плазмозамещающих растворов, гемосорбцией. При наличии показаний применяется оксигенотерапия.
- Для улучшения нарушенной иммунологической реактивности применяются различные иммунокорректоры (препараты тимуса и др.).
При неэффективности консервативной терапии или развитии осложнений таким пациентам показано хирургическое лечение.
Заключение
Прогноз при абсцессе легкого определяется тяжестью его течения, наличием осложнений, общей реактивностью организма и адекватностью терапевтической тактики ведения больного. Летальность среди больных нагноением легких достигает 10-15 %.
Следует отметить, что в большинстве случаев при своевременном и правильном лечении у пациентов с острым деструктивным процессом в легочной ткани наступает клиническое выздоровление. У части из них с полной облитерацией патологического очага, а у части – с сохранением полости и пневмофиброза вокруг нее. При этом хороший дренаж и эпителизация внутренней поверхности полости гнойника способствуют прекращению гнойного процесса. Такое состояние может длиться много лет, но при неблагоприятных условиях, ослабляющих иммунитет, возможна повторная вспышка инфекции с развитием болезни. У 15-20 % таких больных формируется хронический абсцесс легких.
Специалист клиники «Московский доктор» рассказывает об абсцессе легкого: